两年前,59岁的杨先生因小肠系膜神经内分泌肿瘤接受手术,近期复查又遇新的健康危机:肝脏S4b、S5、S6段出现多发转移瘤,且合并丙肝、慢性阻塞性肺病(COPD),还有胆囊切除手术史。多种基础疾病叠加,使手术治疗难度大幅上升,不仅操作复杂、整体风险高,还易引发气胸、肺部感染、出血、腹腔感染等并发症,这让杨先生及家属对手术耐受性与术后恢复满心顾虑。
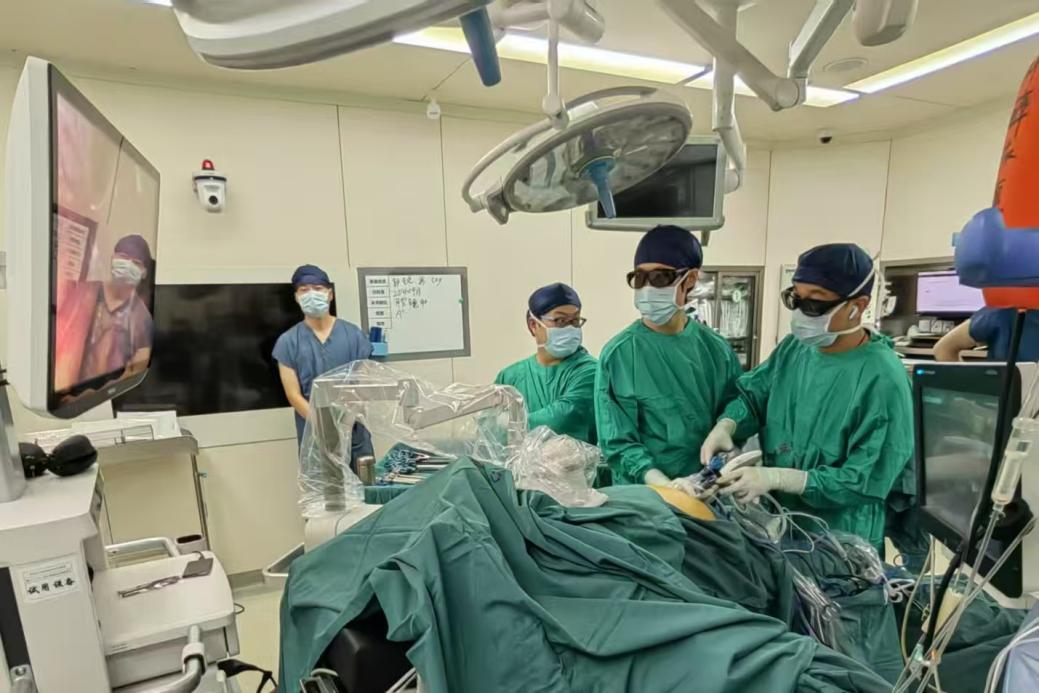
面对杨先生的特殊状况与担忧,刘学民、李宇教授团队在详细了解患者病情并进行精准研判后,决定采用“磁辅助腹腔镜下复杂肝切除术+腹腔粘连松解术”的微创方案——该方案既借助腹腔镜的微创优势降低手术创伤,又通过磁牵引装置解决术中视野暴露难题;同时,麻醉科景桂霞医生团队同步制定个性化静吸复合麻醉方案,为手术安全提供保障。

磁辅助技术发力:3小时精准切除3处转移瘤
手术于8月19日14时开始,术中情况与术前判断一致:患者腹腔原切口下方、胆囊窝周围粘连严重,操作稍不当就可能损伤周围组织。手术团队先仔细分离腹腔与肝周粘连,为后续操作扫清障碍;接着在第一肝门预置全肝阻断带,做好术中止血准备。针对肝脏S4b、S5、S6段的3处转移瘤,李宇教授运用磁牵引装置对肝脏实施精准牵拉,使原本隐蔽的病灶得到充分暴露,以病灶外缘1cm为安全边界,采用超声刀逐步切断肝组织。操作中,团队注重肝脏功能保护,整个过程既有效减少了肝脏缺血损伤,又确保了手术区域彻底止血。手术全程3小时15分钟。术中出血极少,未输血,3处切除标本切缘均为阴性,实现根治性切除目标。
术后精准护理:为COPD患者筑牢恢复“安全线”
考虑到杨先生术前患有较重的慢性阻塞性肺病(COPD)且存在二氧化碳潴留,术后第一时间将其转入AICU,开展呼吸功能监测与针对性恢复护理。待病情稳定后,患者转回肝胆外科病房,田波彦护士长带领护理团队以快速康复为目标,提供针对性专业护理:指导患者进行呼吸功能锻炼、给予科学的术后营养支持,并协助患者开展早期活动。患者恢复进程符合预期,目前已顺利康复出院。
李宇教授表示:“磁辅助腹腔镜下复杂肝切除术,为肝胆疾病患者,尤其是合并基础疾病的肝胆疾病患者,提供了更优的术式选择。技术只是手段,让患者获益才是根本。未来,我们会持续深耕微创技术、优化诊疗策略,力求以更小创伤、更快康复速度,助力更多肝胆疾病患者重获健康、回归美好生活。”
